Desde su inicio en diciembre de 2013, la fiebre Chikungunya ha sido identificada y se ha extendido a 36 países y territorios del Caribe, América Central, Sudamérica y Norteamérica. Según relevamientos de la Organización Panamericana de la Salud (OPS), hasta el pasado 24 de octubre la cifra de afectados ascendía a un total de 776.089 casos sospechosos, 12.993 confirmados de transmisión autóctona y 1817 importados. De acuerdo a las estimaciones de los Centros para el Control y Prevención de las Enfermedades (CDC) de los Estados Unidos, esta infección probablemente continuará extendiéndose a nuevas zonas en la región a través de las personas infectadas y de los mosquitos que se encuentran diseminados en gran parte del continente.
Mónica Thormann, jefa del departamento de enfermedades infecciosas del Hospital Salvador B. Gautier de Santo Domingo, República Dominicana explica: "El término chikungunya, que deriva del idioma Makonde, un dialecto Swahili de un grupo étnico del sudeste de Tanzania y el norte de Mozambique, significa literalmente "el que se dobla". Su uso, para este caso, se debe a la apariencia de quienes padecen el dolor que produce esta enfermedad, que 'dobla' al paciente".

Infografía: bvs.hn
Síntomas similares, enfermedades diferentes
En América, sobre todo en las regiones tropicales y subtropicales, existen otras patologías que inicialmente podrían resultar similares a la fiebre chikungunya debido a las manifestaciones que se presentan en cada cuadro. Este es el caso de la fiebre y la artralgia, que son síntomas comunes tanto para CHIK como para dengue, paludismo, leptospirosis y sepsis bacteriana.
Señala Thormann: "Es decir que se trata de una enfermedad que a su inicio se puede confundir con otras patologías y por este motivo resulta tan importante el diagnóstico epidemiológico de la enfermedad y conocer bien el cuadro clínico para poder diferenciar desde un primer momento una enfermedad de otra".
"Algo importante a considerar respecto a enfermedades que pueden tener síntomas comunes es que CHIK y dengue comparten casi todas las manifestaciones, lo que hace posible que ambos cuadros puedan ser confundidos. La diferencia más notoria es que el dengue puede producir extravasación y llevar al paciente al estado de shock. Esto no ocurre en la fiebre chikungunya que, además de los dolores articulares y las deformaciones, no es una enfermedad fatal", agrega la especialista.

El Ministro de Salud, Alejandro Gaviria, tendrá que hacerle frente a los más de 70 mil casos en Colombia que van en aumento.
Características y sus formas
La infección por el virus chikungunya (CHIKV) puede causar enfermedad aguda, subaguda y crónica. La fase aguda generalmente se caracteriza por inicio súbito de fiebre alta (típicamente superior a 39 °C) y dolor articular severo. Otros signos y síntomas pueden incluir cefalea, dolor de espalda difuso, mialgias, náuseas, vómitos, poliartritis, rash y conjuntivitis. Esta fase suele durar entre 3 y 10 días.
"Los síntomas articulares generalmente son bilaterales o simétricos y ocurren con más frecuencia en manos y pies, pero además pueden afectar articulaciones más proximales. También se puede observar tumefacción, asociada con frecuencia a tenosinovitis (inflamación de las vainas que recubren los tendones)", precisó la infectóloga dominicana.
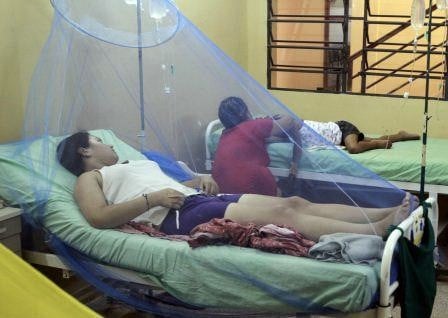
"A menudo los pacientes están gravemente incapacitados por el dolor, la sensibilidad, la inflamación y la rigidez. Muchos de ellos no pueden realizar sus actividades habituales como ir a trabajar y, con frecuencia, están confinados al lecho debido a la intensidad de estos síntomas.”
De acuerdo a la especialista, entre el segundo y el quinto día luego del inicio de la fiebre, puede aparecer un rash o erupción maculopapular que se extiende por el tronco y las extremidades, que también puede afectar a las palmas, las plantas y el rostro. Este rash también puede presentarse como un eritema difuso que palidece con la presión del tacto en la zona afectada. En los niños pequeños, puede haber situaciones más graves y las lesiones pueden inclusive ser bullosas y contener líquido en el que aún no se ha aislado el virus.
Precisa Thormann: "Aunque la mayoría de las infecciones por CHIKV se manifiestan con fiebre y artralgias, también se pueden presentar de forma atípica: síntomas neurológicos como meningoencefalitis; oculares como neuritis óptica; cardiovascular como miocarditis; dermatológicos como hiperpigmentación fotosensible (las personas no pueden exponerse a la luz solar porque sufren manchas y laceraciones en la piel); puede haber nefritis intersticial, insuficiencia renal aguda y trastornos de la coagulación".
La fase subaguda y crónica
Después de los primeros 10 días, la mayoría de los pacientes sentirá una mejoría en su estado general de salud y del dolor articular. Sin embargo, luego de la fase aguda puede ocurrir una reaparición de los síntomas y algunos pacientes pueden presentar manifestaciones reumáticas como poliartritis distal, exacerbación del dolor en articulaciones y tenosinovitis sobre todo en las muñecas y los tobillos. Estos cuadros son más comunes dos o tres meses después del inicio de la enfermedad. Además de las manifestaciones físicas, la mayoría de estos pacientes podrá padecer síntomas depresivos, fatiga general y debilidad.
Desde su experiencia como paciente, la doctora Thormann reveló: "Actualmente llevo dos meses de haber pasado la fase aguda y aún persisten en mi dolores, no tanto en las muñecas y tobillos, pero sí en los dedos de las manos y los pies".
La enfermedad crónica se caracteriza por la persistencia de síntomas por más de tres meses. La frecuencia con que los pacientes reportan manifestaciones persistentes varía de manera significativa según el estudio y el tiempo transcurrido entre el inicio de los síntomas y el seguimiento cada paciente. Estudios hechos en Sudáfrica reportan que del 12% al 18% de los pacientes tendrán síntomas persistentes a los 18 meses y hasta 2 a 3 años después. En estudios más recientes de la India, la proporción de pacientes con síntomas persistentes a los 10 meses fue de 49%.
Datos recogidos del brote en la isla de La Reunión señalaron que hasta 80%-93% de los pacientes experimentará síntomas persistentes 3 meses después del comienzo de la enfermedad; esta proporción disminuye a 57% a los 15 meses y a 47% a los 2 años. "Yo espero que mi caso sea similar al de este grupo y poder salir al tercer mes de este dolor que es imposibilitante", declara la infectóloga.
Tratamiento
No existe un tratamiento farmacológico antiviral específico para la CHIK. Por este motivo, luego de excluir enfermedades más graves como malaria, dengue e infecciones bacterianas, se recomienda el tratamiento sintomático y de soporte que incluye reposo y el uso de paracetamol para el alivio de la fiebre, e ibuprofeno, naproxeno o algún otro agente antiinflamatorio no esteroideo (AINE) para aliviar el dolor en las articulaciones. En pacientes donde el dolor articular es grave o persiste en la fase subaguda o crónica se pueden utilizar analgésicos corticoesteroides que deberán estar acompañados por un tratamiento de fisioterapia orientado a recuperar la movilidad normal de las articulaciones.
"Hemos notado entre nuestros pacientes que vinieron a consulta, que en el caso de aquellas personas que tuvieron alguna lesión articular previa a la infección, el virus resultó particularmente agresivo en aquellas zonas. Por ejemplo, aquellas zonas donde han tenido fracturas o prótesis, es donde más han sentido dolor una vez que adquirieron la enfermedad. En estos casos particulares, sería bueno compartir la consulta con el reumatólogo para que le dé seguimiento al tratamiento con terapia de rehabilitación física y la medicación para el manejo de la inflamación y el dolor", detalló la doctora Thormann.

El mosquito prolifera en donde hay aguas estancadas y basura. Es necesario tapar los tanques y cerrar adecuadamente las bolsas de basura.
El ciclo de transmisión
Después de la picadura de un mosquito infectado con virus de chikungunya (CHIKV), la mayoría de los individuos presentarán síntomas tras un período de incubación de tres a siete días (rango: 1 a 12 días). Sin embargo, no todos los individuos infectados desarrollarán las manifestaciones de la enfermedad. Existen estudios serológicos que indican que entre el 3% y el 28% de las personas con anticuerpos para el CHIKV tienen infecciones asintomáticas.
Los individuos con infección aguda por CHIKV con manifestaciones clínicas o asintomáticos, pueden contribuir a la diseminación de la enfermedad si los vectores que transmiten el virus están presentes y activos en la misma zona. Para ello, el mosquito debe picar a una persona que se encuentre en período de viremia (con el virus circulando en sangre). Esta etapa puede extenderse desde el momento de la infección hasta unos 12 días después. Luego de picar a la persona infectada, el virus dura dentro del sistema del mosquito unos 10 días en los que puede ser un potencial transmisor de la enfermedad.
Respecto a la transmisión del virus de fiebre chikungunya, "si bien la más frecuente es la picadura del insecto, existen otras vías de contagio y algunas consideraciones que, desde los equipos de salud, debemos poner en práctica para ampliar las medidas de prevención", señala la doctora Thormann. De acuerdo a la especialista, entre las formas menos frecuentes de adquirir esta infección se encuentran la transmisión intrauteriana que, aunque no ha sido comprobado, se estima que puede producir abortos si se adquiere durante el primer trimestre del embarazo; la transmisión madre a hijo; por pinchaduras de agujas y exposiciones de laboratorio.
El mosquito; el protagonista
La diseminación de CHIK en las Américas se debe a que este agente infeccioso tiene dos vectores competentes que son los mosquitos de la especie Aedes Aegypti y Aedes Albopictus. Ambas familias están ampliamente distribuidas en los trópicos y en latitudes más templadas. "Dada la amplia distribución de estos vectores en el continente, toda la región es susceptible a la invasión y la diseminación del virus".
De acuerdo a la especialista, el principal agente de transmisión de CHIK es el A. Aegypti, que también es responsable de la diseminación del dengue en los países de nuestra región. "Este insecto es de hábitos urbanos. Se encuentra generalmente dentro de los hogares y deposita sus huevos en contenedores artificiales como floreros u otros recipientes con agua que no reciclamos de manera constante. Generalmente se encuentra dentro de las casas aunque tiene una autonomía de vuelo de entre 100 y 400 metros de su lugar de origen".
"Es importante aclarar que este mosquito es de hábitos diurnos, por lo general entre el amanecer y el atardecer, que es cuando se producen cambios en la luz. Sin embargo, dentro de los ambientes cerrados, puede "confundirse" y no picar si está oscuro o pretender alimentarse si está muy iluminado. Estas son características de este insecto que hemos podido conocer a través de los entomólogos y del aprendizaje de esta enfermedad. Comprender el grado de convivencia estrecha entre el Aedes aegypti y los hogares de las personas eleva la importancia de que cada uno tome las medidas adecuadas para reducir la proliferación de estos insectos y, con ella, el riesgo de contraer la enfermedad", agrega.

Para prevenir el virus, es pertinente el uso de toldillos y mosquiteros en las ventanas.
Prevención
Al igual que para el dengue, no se cuenta con tratamiento específico ni una vacuna disponible para el control de CHIK, por lo que las medidas de prevención y control deben orientarse a disminuir la densidad poblacional del vector e implementar la vigilancia de los casos sospechosos.
Como no existe vacuna, es fundamental evitar las picaduras de mosquitos: aplicar sobre la piel repelente contra insectos que contengan en su fórmula DEET al 25%, usar mangas y pantalones largos, equipar las habitaciones con mosquiteros de malla fina tratados con insecticida. Además, tapar depósitos de agua y eliminar envases que pueden servir como criaderos de estos insectos. Es muy importante acudir a un centro de salud de inmediato si durante el viaje o al regreso aparecen síntomas.
Concluye la infectóloga Thormann: "Entre las consideraciones de salud pública, es importante aclarar que no existe evidencia de que el virus se transmita a través de la lactancia materna. Se debe tener en cuenta la transmisión de la infección en el trasplante de órganos y la donación de sangre. Una de las medidas que hemos tomado en República Dominicana es pedir a las personas que tuvieron la enfermedad que esperen un período de seis meses luego de haberla padecido para poder donar sangre.”